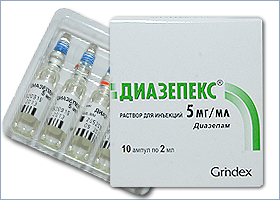
დიაზეპექსი / Diazepex
- საერთაშორისო დასახელება (აქტიური ნივთიერება): diazepam
- კლინიკურ-ფარმაკოლოგიური ჯგუფი: ცენტრალური ნერვული სისტემა → ანქსიოლიზური და საძილე საშუალებები → ბენზოდიაზეპინები
- მწარმოებელი კომპანია: HBM PHARMA
- მწარმოებელი ქვეყანა: სლოვაკეთი
- გამოშვების ფორმა: 5მგ/მლ საინექციო სნარი 2 მლ ამპულაში #10
- გაცემის რეჟიმი: I ჯგუფი (გაიცემა ფორმა N1 რეცეპტით)
შემადგენლობა
1 მლ საინექციო ხსნარი შეიცავს 5 მგ დიაზეპამს. ერთი ამპულა (2 მლ) შეიცავს 10 მგ დიაზეპამს.
დამხმარე ნივთიერებები:
კონსერვანტები და სტაბილიზატორები – ბენზოის მჟავა (E 210), ნატრიუმის ბენზოატი (E 211); გამხსნელი და სტაბილიზატორი – პროპილენგლიკოლი-1,2; გამხსნელები – ეთილის სპირტი 96%, ბენზილის სპირტი, საინექციო წყალი.
ძირითადი ფიზიკო-ქიმიური მახასიათებლები: გამჭვირვალე სითხე, ფერი – უფერულიდან ღია-ყვითლამდე მწვანე ელფერით (უფერული შუშის ამპულაში).
ფარმაკოლოგიური თვისებები
დიაზეპამის მოქმედების მექანიზმი შედგება გაემ-რეცეპტორული კომპლექსის ω-რეცეპტორების ყველა ქვეტიპთან არაშერჩევით დაკავშირებაში, ქლორის არხების გახსნაში და ცნს-ში დათრგუნვის პროცესების პოტენცირებაში, რის შედეგად მატულობს გაემ-რეცეპტორების მგრძნობელობა γ-ამინოერბოს მჟავის მიმართ ლიმბიურ სისტემაში, თალამუსში, ჰიპოთალამუსში და ზურგის ტვინის გვერდითი რქების შუალედურ ნეირონებში. ეს იწვევს თავის ტვინის ქერქქვეშა სტრუქტურების აგზნებადობის შემცირებას, პოლისინაფსური სპინალური რეფლექსების დათრგუნვას, პრესინაფსური დათრგუნვის გაძლიერებას.
არის ბენზოდიაზეპინის წარმოებული, დიაზეპექსს გააჩნია პრეპარატის ამ ჯგუფისათვის დამახასიათებელი ეფექტები – ანქსიოლიზური, ჰიპნო-სედატიური, ანტიკონვულსიური, ამნესტიური, მიორელაქსანტური, ხსნის ტრემორს და პანიკურ რეაქციას.
ფარმაკოკინეტიკა
დიაზეპამის აბსორბცია დამოკიდებულია მისი შეყვანის მეთოდზე. ინტრამუსკულარული შეყვანისას დიაზეპამის მაქსიმალური კონცენტრაცია ნაკლებია, ვიდრე მისი პერორალური გამოყენებისას. დიაზეპამი კარგად იხსნება ლიპიდებში, ადვილად გადის ჰემატოენცეფალურ და ჰემატოპლაცენტარულ ბარიერებს. პრეპარატის დაკავშირება პლაზმის ცილებთან მაღალია და შეადგენს 98-99%. პრეპარატი სწრაფად ნაწილდება ორგანოებში და ქსოვილებში შემდგომი დეპონირებით ცხიმოვან ქსოვილში.
დიაზეპამისათვის დამახასიათებელია ორფაზიანი ელიმინაცია. პლაზმიდან დიაზეპამის ნახევრადგამოყოფის პერიოდი შეადგენს 24-48 საათს, დიაზეპამის ძირითადი მეტაბოლიტის – დეზმეთილდიაზეპამის - ნახევრადგამოყოფის პერიოდი შეადგენს 48-120 საათს, რის გამო ხანგრძლივდება პრეპარატის თერაპიული მოქმედება. დიაზეპამის და მისი მეტაბოლიტების ნახევრადგამოყოფის პერიოდი მეტია ახალდაბადებულებში და ხანდაზმულ პაციენტებში, ასევე ღვიძლის დაავადებების მქონე პაციენტებში.
ღვიძლში ხდება დიაზეპამის ინტენსიური მეტაბოლური გარდაქმნა. აღნიშნული დეზმეთილდიაზეპამის გარდა წარმოიქმნება შემდეგი მეტაბოლიტები: ოქსაზეპამი და ტემაზეპამი. დიაზეპამის მეტაბოლიტები შარდით გამოიყოფა. პრეპარატი გამოიყოფა დედის რძესთან ერთად.
ჩვენებები
როგორც ანქსიოლიზური საშუალება კუჭ-ნაწლავის ტრაქტის ენდოსკოპიის ჩატარების წინ, ალკოჰოლური აბსტინენციის სინდრომი (შფოთვა, დაძაბულობა და/ან ამ დარღვევების ვეგეტატური ექვივალენტები), დელირიუმი, ტეტანუსი, ჩონჩხის კუნთების სპაზმი ადგილობრივი ტრავმის დროს, სპასტიკური მდგომარეობები, თავისა და ზურგის ტვინის დაზიანებით გამოწვეული სპასტიური მდგომარეობები (ცერებრული დამბლა, ათეტოზი), პრემედიკაცია ნარკოზის წინ, კომბინირებული ნარკოზის სქემებში, მიოკარდიუმის ინფარქტი (კომპლექსური თერაპიის შემადგენლობაში), სხვადასხვა ეთიოლოგიის მოტორული აღგზნება ნევროლოგიაში და ფსიქიატრიაში, ეპილეფსიური შეტევები (კუპირება), ეპილეფსიური სტატუსი, მშობიარობის შემსუბუქება, ნაადრევი მშობიარობა (მხოლოდ ორსულობის III ტრიმესტრის ბოლოს), პლაცენტის ნაადრევი განშრევება, პრეეკლამფსია.
მიღების წესები და დოზები
კუჭ-ნაწლავის ტრაქტის ენდოსკოპიის ჩატარების წინ (როგორც ანქსიოლიზური საშუალება) – 5-10 მგ კუნთში პროცედურის წინ 30 წუთით ადრე ან 10-20 მგ კუნთში უშუალოდ პროცედურის წინ.
ალკოჰოლური აბსტინენციის სინდრომი (შფოთვა, დაძაბულობა და/ან ამ დარღვევების ვეგეტატიური ექვივალენტები) – 10 მგ კუნთში ან ვენაში, 3-4 საათში – 5-10 მგ კუნთში ან ვენაში.
დელირიუმი – 10 მგ ვენაში, შემდეგ 5 მგ ვენაში ყოველ 5 წუთში აღგზნების მოხსნამდე.
ტეტანუსი – 0,1 – 0,3 მგ/კგ ვენაში ყოველ 1-4 საათში, 4-10 მგ/კგ/დღე-ღამეში.
ჩონჩხის კუნთების სპაზმი ადგილობრივი ტრავმისას - ვენაში ერთჯერადად ან ორჯერადად 10 მგ.
თავისა და ზურგის ტვინის დაზიანებით გამოწვეული სპასტიური მდგომარეობები (ცერებრული დამბლა, ათეტოზი) – კუნთში საწყის დოზაში 10-20 მგ.
პრემედიკაცია ნარკოზის წინ – ანესთეზიის დაწყებამდე 1 საათით ადრე კუნთში მოზრდილებში – 10-20 მგ, პრემედიკაცია დეფიბრილაციის შემთხვევაში – 10-30 მგ ვენაში ნელ-ნელა (ცალკე დოზებით).
როგორც კომბინირებული ნარკოზის კომპონენტი – ანესთეზიის დასაწყისში – ვენაში 0,2-0,5 მგ/კგ.
მიოკარდიუმის ინფარქტი (კომპლექსური თერაპიის შემადგენლობაში) – საწყისი დოზა 10 მგ კუნთში.
სხვადასხვა ეთიოლოგიის მოტორული აღგზნება ნევროლოგიაში და ფსიქიატრიაში – კუნთში ან ვენაში 10-20 მგ 3-ჯერ დღე-ღამეში.
ეპილეფსიური შეტევები (კუპირება) – ვენაში 10-20 მგ, შემდეგ 20 მგ კუნთში ან ვენაში წვეთოვნად.
ეპილეფსიური სტატუსი – 10 მგ ვენაში.
მშობიარობის შემსუბუქება –საშვილოსნოს ყელის 2-3 თითზე გახსნისას– კუნთში 20 მგ.
ნაადრევი მშობიარობა (მხოლოდ ორსულობის III ტრიმესტრის ბოლოს), პლაცენტის ნაადრევი განშრევება – კუნთში 20 მგ, გაიმეორეთ 1 საათში.
პრეეკლამფსია – 10-20 მგ ვენაში.
დოზა დგინდება ინდივიდუალურად.
ჩვეულებრივი ინტერვალი ინექციებს შორის შეადგენს 3-4 სთ, მწვავე შემთხვევებში ინექცია შეიძლება განმეორდეს 1 საათის განმავლობაში.
ხანდაზმულ და დასუსტებულ პაციენტებში შეჰყავთ პრეპარატის ნაკლები დოზები (ჩვეულებრივ 2-5 მგ) და მათ თანდათანობით ზრდიან; ანალოგიურად იქცევიან იმ შემთხვევებშიც, როდესაც პაციენტები ღებულობენ სხვა სედატიურ საშუალებებს.
პრეპარატი შეიყვანება ნელ-ნელა (კუნთში და ვენაში).
გამოყენების თავისებურებები
პრეპარატის ვენაში შეყვანისას შეიძლება ანთებითი პროცესის განვითარება შეყვანის ადგილას (შეშუპება, წვის შეგრძნება, ფლებიტი, თრომბოფლებიტი). პრეპარატის შეყვანა უნდა მოხდეს ნელა კათეტერის გამოყენებით, არა უმეტეს 1 მლ (5 მგ)/წთ; არ უნდა შეიყვანოთ პრეპარატი მცირე დიამეტრის ვენებში, მაგალითად, მტევნის ვენა.
დიაზეპექსის მოხვედრა არტერიებში ან სისხლძარღვების ირგვლივ სივრცეში დაუშვებელია.
კუნთში ინექციისას პრეპარატის შეყვანა უნდა მოხდეს ღრმად კუნთში!
პრეპარატის შეყვანა სხვა სამკურნალწამლო საშუალებებთან ერთად დაუშვებელია.
განსაკუთრებული ყურადღებაა საჭირო დიაზეპექსის ვენაში შეყვანისას ხანდაზმულებში, მძიმე ავადმყოფებში, ასევე კარდიო-რესპირატორული უკმარისობით დაავადებულ პაციენტებში.
თუ დიაზეპექსი გამოიყენება ნარკოტიკულ ანალგეზიურ საშუალებებთან ერთად, ამ უკანასკნელის დოზა უნდა შემცირდეს 1/3-ით მაინც.
არ შეიძლება დიაზეპექსის შეყვანა შოკის, კომის ან დეპრესიის ნიშნების მქონე მწვავე ალკოჰოლური ინტოქსიკაციის შემთხვევაში.
დიაზეპექსის საინექციო ფორმის გამოყენების ეფექტურობა და უსაფრთხოება ახალდაბადებულებში (30 დღემდე) არ არის დადგენილი. ამ ასაკის ბავშვებში პრეპარატის ზემოქმედებით შეინიშნება ცნს-ის ხანგრძლივი დათრგუნვა.
Pპედიატრიულ პრაქტიკაში იყენებენ მედიკამენტის მინიმალურ დოზებს, რათა თავიდან ავიცილოთ გვერდითი მოვლენები (აპნოე ან ხანგრძლივი ძილიანობა). ბავშვებისათვის დიაზეპექსის რეკომენდებული საწყისი დოზა არ უნდა აღემატებოდეს 0,25 მგ/კგ სხეულის წონაზე, მედიკამენტი შეიყვანება ნელ-ნელა 3 წთ განმავლობაში. 15-30 წთ შემდეგ ეს დოზა შეიძლება განმეორებით იქნეს შეყვანილი. თუ მესამე შეყვანის შემდეგ თერაპიული ეფექტი არ არის, უნდა გამოყენებულ იქნეს დამატებითი თერაპიის საშუალებები.
ვენაში შეყვანის შემდეგ პრეპარატი მოქმედებს სწრაფად, მაგრამ მცირე დროით, არ არის რეკომენდებული მისი გამოყენება შემანარჩუნებელი თერაპიისათვის. ღვიძლისა და თირკმლების ფუნქციების დარღვევების მქონე პაციენტებში პრეპარატი ინიშნება სიფრთხილით.
ხანგრძლივი მკურნალობის შემთხვევაში სასურველია ჩატარდეს სისხლის ანალიზი და შეფასდეს ღვიძლის ფუნქციური მდგომარეობა. თვითმკვლელობისკენ მიდრეკილი, ძლიერი შიშისა და დეპრესიის მქონე პაციენტების მკურნალობისას, საჭიროა უსაფრთხოების ზომების მიღება.
გვერდითი მოვლენები
ძილიანობა, დაღლილობა, კოორდინაციის დარღვევები; თრომბოზი და თრომბოფლებიტი ინექციის ადგილზე. პარენტერალური შეყვანისას – სუნთქვის დათრგუნვა, აპნოე, გულის გაჩერება, ჰიპოტენზია, ბრადიკარდია, კუნთების სისუსტე.
იშვიათად შეინიშნება შემდეგი გვერდითი ეფექტები: ცნობიერების დაბინდვა, აზროვნების და ქცევის დარღვევები, პარადოქსალური რეაქციები (აჟიტაცია, აგრესია, ჰალუცინაციები, მტრობა, უძილობა, ნერვოზულობა, უჩვეულო აღგზნება), ანტეროგრადული ამნეზია, დეპრესია, დიზართრია, თავის ტკივილი, ბრადიკინეზია, არტიკულაციის დარღვევები, გულის წასვლა, ტრემორი, თავბრუხვევა, ბრადიკარდია/ტაქიკარდია, გულ-სისხლძარღვოვანი კოლაფსი, ჰიპოტენზია, მხედველობის მკაფიოობის დაქვეითება, დიპლოპია, ნისტაგმი, შარდის შეუკავებლობა ან შეკავება, ლიბიდოს დაქვეითება, ღვიძლის დისფუნქცია, ყაბზობა, გულისრევა, ალერგიული რეაქციები (გამონაყარი, ქავილი), აგრანულოციტოზი, ანემია, თრომბოციტოპენია, ლეიკოპენია, ნეიტროპენია, სლოკინი, სანერწყვე ჯირკვლების ფუნქციის დარღვევა, ნეიტროპენია, სიყვითლე.
პარადოქსალური რეაქციის შემთხვევაში (მაგ., განგაშის, შიშის მწვავე მდგომარეობა, ჰალუცინაციების არსებობა, კუნთების ტონუსის მომატება, უძილობა ან ძილის დარღვევა, აგრესიულობა) პრეპარატის გამოყენება უნდა შეწყდეს.
უკუჩვენება
მომატებული მგრძნობელობა, სუიციდური მიდრეკილება, ალკოჰოლური დამოკიდებულება (ანამნეზში, მწვავე აბსტინენციის გარდა), ნარკოტიკული დამოკიდებულება, ჰიპერკაპნია, ეპილეფსია ან ეპილეფსიური შეტევები ანამნეზში (დიაზეპამით მკურნალობის დაწყებამ ან მისმა მკვეთრმა მოხსნამ შეიძლება დააჩქაროს შეტევების ან ეპილეფსიური სტატუსის განვითარება), ცერებრული ან სპინალური ატაქსია, გლაუკომის მწვავე შეტევა, დახურულკუთხოვანი გლაუკომა, ჰეპატიტი, გულის და/ან სუნთქვის მძიმე უკმარისობა, პორფირია, მიასთენია, ღამის აპნოე, ორსულობა (I და III ტრიმესტრები), ძუძუთი კვება, ახალშობილებში (5 კვირამდე). სიფრთხილით უნდა გამოიყენოთ ღვიძლის/თირკმლის უკმარისობისას.
ორსულობა და ლაქტაცია
განსაკუთრებით ორსულობის პირველ ტრიმესტრში არ არის სასურველი დიაზეპექსის დანიშვნა. პრეპარატი გამოიყენება მხოლოდ ექიმის დანიშნულებით რეალური საჭიროებისას. პრეპარატის გამოყენების აუცილებლობისას ბავშვის ძუძუთი კვება უნდა შეწყდეს.
განსაკუთრებული მითითებები
სატრანსპორტო საშუალებებისა და მექანიზმების მართვის უნარზე ზემოქმედება.
პრეპარატის მიღების დროს რეკომენდებულია იმ სამუშაოებისაგან თავიდან არიდება, რომლებიც დაკავშირებულია რისკთან და მოითხოვენ სწრაფ რეაქციას (ტექნიკურ მოწყობილობებთან მუშაობა, სატრანსპორტო საშუალებების მართვა და სხვ.).
წამლისმიერი დამოკიდებულება
დიაზეპექსის მიღების უეცარი შეწყვეტა იწვევს აბსტინენციის სინდრომის განვითარებას: კონვულსიები, ტრემორი, ჭვალი, კრუნჩხვები, ღებინება, გაძლიერებული ოფლიანობა. პაციენტებს, რომლებიც დიდი დოზით და ხანგრძლივად იღებდნენ პრეპარატს, აღენიშნებათ შედარებით მძიმე ფორმის სიმპტომები (დისფორია, უძილობა).
პრეპარატის მიღების შეწყვეტისათვის მისი დოზა თანდათანობით უნდა შემცირდეს.
ჭარბი დოზირება
სიარულის დარღვევა, ბრადიკარდია, მეტყველების გაძნელება, სუნთქვის გაძნელება, ცნობიერების დათრგუნვა, რეფლექსების დათრგუნვა, ძილიანობა, კრუნჩხვები, კომა. დაუყოვნებლივ უნდა მოახდინოთ კუჭის გამორეცხვა, სუნთქვის სტიმულაცია, სითხის შეყვანა ინტრავენური ინფუზიის გზით. დიალიზის გამოყენება შეზღუდულია. მკურნალობა სიმპტომატურია; თვალყური უნდა ადევნოთ სუნთქვის, პულსის და არტერიული წნევის ცვლილებებს. ცნს-ზე დამათრგუნებელი ზემოქმედების შესამცირებლად შეიძლება გამოიყენოთ ბენზოდიაზეპინური რეცეპტორების სპეციფიური ანტაგონისტი ფლუმაზენილი. თუმცა ფლუმაზენილმა შესაძლოა მოახდინოს კრუნჩხვების პროვოცირება რის გამოც იგი უკუნაჩვენებია ეპილეფსიით დაავადებულ პაციენტებში. ჰიპოტენზიის დროს – დოპამინი, ნორეპინეფრინი.
სხვა წამლებთან ურთიერთქმედება
ალკოჰოლი და სხვა საშუალებები, რომლებიც იწვევენ ცნს-ის დათრგუნვას – დამათრგუნებელი მოქედების გაძლიერება.
კარბამაზეპინი, რიფამპიცინი – დიაზეპამის კონცენტრაციისა და ეფექტურობის შემცირება.
ციმეტიდინი, რანიტიდინი, ესტროგენშემცველი კონტრაცეპტივები, დილთიაზემი, ვერაპამილი, ერითრომიცინი, ინტრაკონაზოლი, კეტოკონაზოლი, ნეფაზოდონი – დიაზეპამის კონცენტრაციისა და ტოქსიკურობის მომატება ღვიძლის ფერმენტების ინჰიბირების შედეგად.
შენახვის პირობები და ვადები
ბნელ ადგილას 2 – 8oC ტემპერატურაზე
შეინახეთ ბავშვებისათვის მიუწვდომელ ადგილას
არ გამოიყენოთ შეფუთვაში მითითებული ვარგისიანობის ვადის ამოწურვის შემდეგ
ვარგისიანობის ვადა. 3 წელი
აფთიაქში გაცემის წესი
ფარმაცევტული პროდუქტის ჯგუფი I (გაცემის რეჟიმი: ფორმა #2 რეცეპტით)


 სად შევიძინოთ?
სად შევიძინოთ?