ჯანმრთელი ხერხემალი, ჯანმრთელი ტერფი...
თარიღი: 27 ოქტომბერი, 2020
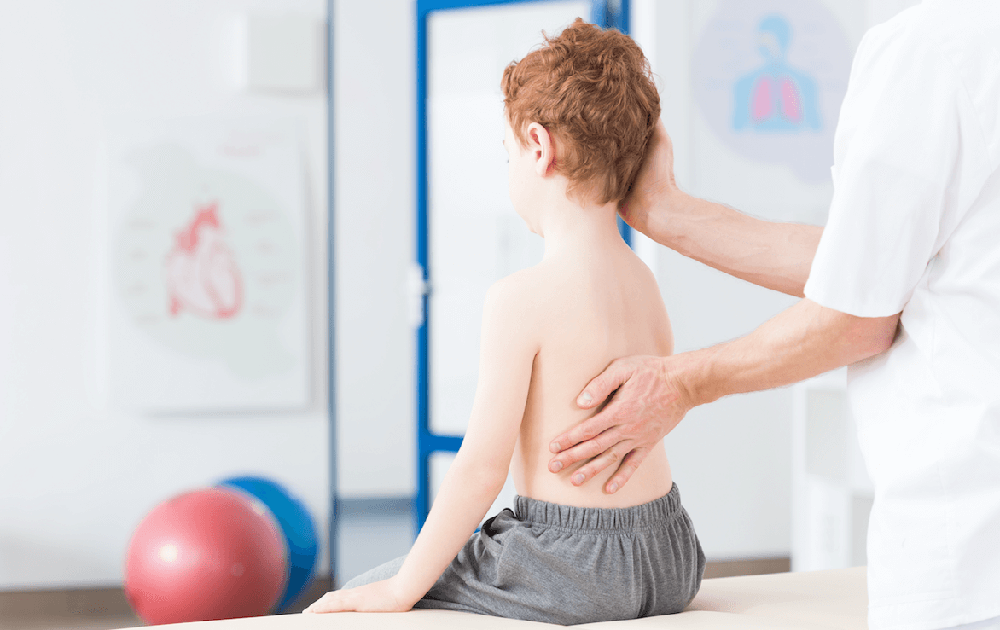
ძვალსახსროვანი სისტემა სხეულის საყრდენია, გამართული საყრდენი კი ორგანიზმის სხვა სისტემების სათანადო მუშაობასაც უწყობს ხელს. თუმცა ყოველთვის ყველაფერი იდეალურად არ არის. ზოგჯერ ბავშვი ძვალსახსროვანი სისტემის თანდაყოლილი დეფორმაციით იბადება. ზოგი დეფორმაცია დაბადებისთანავე იჩენს თავს, ზოგი კი მოგვიანებით. ამ პრობლემების შესახებ “ავერსის კლინიკის” ექიმი ორთოპედი მარინა მაჭავარიანი გვესაუბრება:
– ჯანდაცვის საერთაშორისო ორგანიზაციის მონაცემებით, ჩონჩხის თანდაყოლილი ანომალია ათი ათასიდან 13-18 ბავშვს აღენიშნება. საქართველოში სტატისტიკა კიდევ უფრო მძიმეა – ორთოპედიული დარღვევა აქვს ბავშვების 5-10%-ს. ორთოპედიის მიზანი სწორედ ჩონჩხის დეფორმაციების პროფილაქტიკა და მკურნალობაა.
თანდაყოლილი ორთოპედიული დაავადებები განპირობებულია ემბრიონზე ან ნაყოფზე ენდოგენური, ამ შემთხვევაში – გენეტიკური, და ეგზოგენური ანუ გარეგანი ფაქტორების ზემოქმედებით. ამ უკანასკნელთაგან მნიშვნელოვანია მშობლების ასაკი (დეფორმაციების განვითარების ალბათობა იმატებს მათ ასაკთან ერთად), დედის ინფექციური დაავადებები, მექანიკური ფაქტორები: ვიწრო მენჯი, ნაყოფის არასწორი (ჯდომით) მდებარეობა, სანაყოფე წყლების სიმცირე, ტყუპი ნაყოფი. მნიშვნელოვან გავლენას ახდენს მშობლების მავნე ჩვევებიც: თამბაქოს, ნარკოტიკების მოხმარება, ალკოჰოლის ჭარბი მიღება. ეს ყველაფერი ნაყოფის ორგანოების სტრუქტურისა და ფორმის დარღვევას იწვევს.
როდის ისმება ორთოპედიული დარღვევის დიაგნოზი?
ზოგიერთი თანდაყოლილი დარღვევა, მაგალითად, ტერფმრუდობა, ბავშვს დაბადებისთანავე ეტყობა, ზოგის გამოსავლენად კი სპეციალური გასინჯვაა საჭირო. მკურნალობის შედეგისთვის დიდი მნიშვნელობა აქვს პათოლოგიის ადრეულ გამოვლენას, ამიტომ ერთი თვის ასაკში ყველა ბავშვი ორთოპედმა უნდა გასინჯოს, თუმცა ისეთი დარღვევებიც არსებობს, რომლებიც უფრო გვიან, რამდენიმე წლის ასაკში მჟღავნდება.
თანდაყოლილი ორთოპედიული დაავადებების მკურნალობა კომპლექსურია და მოიცავს სამკურნალო ფიზკულტურას, მასაჟს, ფიზიოთერაპიას, მედიკამენტურ თერაპიას. მკურნალობის სქემა ასაკის, ჩვენებისა და თანმხლები დაავადებების გათვალისწინებით დგება.
კისრის პრობლემები
ორთოპედიული დიაგნოზისთვის ბავშვს ვსინჯავთ გახდილს, სწორ საწოლზე ზურგსა და მუცელზე მწოლიარეს. ვაკვირდებით თავის ქალას ფორმას, მის მდებარეობას, სიმეტრიულობას. თავის ცალ მხარეს გადახრა კისერმრუდობისთვისაა დამახასიათებელი. შედარებით იშვიათად გვხვდება კისრის მალების თანდაყოლილი ანომალიით გამოწვეული კისერმრუდობა, უფრო ხშირია კუნთოვანი მიზეზით – ცალ ან ორივე მხარეს მკერდ-ლავიწ-დვრილისებრი კუნთის განუვითარებლობით – განპირობებული დარღვევა. კისრის მალების თანდაყოლილი ანომალიისთვის, მალების სინოსტოზისთვის, დამახასიათებელია მოკლე კისერი. კლიფელ-ფეილის დაავადების დროს განვითარებულია კისრის დამატებითი ნეკნები, რის გამოც კისრის არეში ძლიერ არის შეზღუდული მოძრაობა.
ხერხემლის დეფორმაცია
ერთსა და იმავე გვერდზე წოლა, გადაბრუნებისას კვლავ ჩვეულ მდგომარეობაში დაბრუნება, გულმკერდის ყაფაზის ასიმეტრია ხშირად თან ახლავს ხერხემლის დეფორმაციას. ხერხემლის თანდაყოლილ დეფორმაციას არაერთი მიზეზი აქვს, მათ შორის – მალების რაოდენობის მომატება ან შემცირება, სოლისებური მალები, პეპლისებრი, ბრტყელი მალები.
ხერხემლის დეფორმაციის კლინიკური ნიშნები სიცოცხლის პირველსავე დღეებში ვლინდება. პათოლოგიას გვავარაუდებინებს გავა-წელის არეში ან მთელი ხერხემლის გასწვრივ პიგმენტური ლაქები, ჭარბი თმიანობა, ღრმა და ირიბი დუნდულებსშორისი ნაპრალი.
განასხვავებენ ხერხემლის სტრუქტურულ და არასტრუქტურულ დეფორმაციებს.
სტრუქტურული დეფორმაციის დროს ხერხემლის სვეტი ან მისი სეგმენტები ფრონტალურ ან საგიტალურ სიბრტყეშია გამრუდებული, მაშასადამე, გაზნექილია გვერდზე ან წინ`უკან. პირველ შემთხვევაში სკოლიოზი ყალიბდება, მეორეში – შესაბამისად, კიფოზი ან ლორდოზი.
ხერხემლის არასტრუქტურული დეფორმაციის ტიპებია:
- სკოლიოზური ტანდეგობა – ამ დროს ტორსის ასიმეტრია ოდნავ არის გამოხატული და წინ გადახრისას სწორდება;
- მოხრილი ზურგი (მრგვალი ზურგი) – მხრები წინ მოზიდულია და დაშვებულია, ბეჭის ფრთები გამოწეულია;
- ბრტყელი ზურგი – ხერხემლის სვეტის ფიზიოლოგიური მრუდები არ არის გამოხატული.
როდის უნდა ველოდოთ სკოლიოზის პროგრესირებას?
რაც უფრო მცირე ასაკში (სამ წლამდე) გამოვლინდება სკოლიოზი და რაც უფრო მაღლაა გამრუდების რკალი, მით უფრო მეტადაა მოსალოდნელი მისი პროგრესირება. საყურადღებოა პუბერტატული (გარდატეხის) პერიოდიც, როდესაც ორგანიზმი აქტიურად იზრდება. ის შესაძლოა 7-8 წლიდან დაიწყოს. ამიტომ ყოველთვის, როცა კლინიკური სურათი საფუძველს იძლევა, პროგრესირებადი სკოლიოზი ვივარაუდოთ, ტარდება ხერხემლის სვეტის რენტგენოგრაფია დეფორმაციის ხარისხის შესამოწმებლად.
მენჯ-ბარძაყის სახსარი
რის საფუძველზე შეიძლება ვიეჭვოთ მენჯ-ბარძაყის სახსრის პრობლემა?
მენჯ-ბარძაყის სახსარს ამ სახსარში განზიდვით ვამოწმებთ. ჯანმრთელი ახალშობილის კიდური 80-90 გრადუსით განიზიდება. განზიდვის შეზღუდვა მენჯ-ბარძაყის სახსრის პათოლოგიაზე მიუთითებს, თუმცა პათოლოგიის მაჩვენებელია მისი ჭარბი (ზომაზე მეტი) გადაშლაც, რაც უმეტესად მენჯ-ბარძაყის ქვეამოვარდნილობის დროს გვხვდება.
განზიდვასთან ერთად ვამოწმებთ კიდურის სიგრძეს, ერთმანეთს ვადარებთ გაშლილი და მიტყუპებული ფეხების სიგრძეებს, ვადარებთ მუხლების დგომის სიმაღლეს მენჯ-ბარძაყისა და მუხლის სახსრებში ფეხების მოხრის დროს – პათოლოგიის მხარეს მუხლი უფრო დაბლაა. მოკლე კიდური შესაძლოა ბარძაყის ცალმხრივ ვარუსულ (რაქიტულ) დეფორმაციაზე, მიელოდისპლაზიაზე ან ქვედა კიდურების თანდაყოლილ ანომალიაზე მიგვანიშნებდეს.
რას გულისხმობს მენჯ-ბარძაყის სახსრის დისპლაზია?
საყრდენ-მამოძრავებელი აპარატის ერთ-ერთი ყველაზე გავრცელებული თანდაყოლილი დეფორმაცია სწორედ მენჯ-ბარძაყის სახსრის დისპლაზიაა. გოგონებთან ის ვაჟებზე ხუთჯერ ხშირად გვხვდება. უმეტესად ცალმხრივია, ამასთან, მარცხენამხრივი რატომღაც 1,5-2-ჯერ ხშირად აღირიცხება. ორთოპედიაში დისპლაზიური სინდრომის ცნება შემაერთებელი ქსოვილის განვითარების დარღვევას გულისხმობს. ის შესაძლოა გამოვლინდეს ჰიპერმობილობით – მოძრაობის სიფართის მატებით, რომელიც შემაერთებელი ქსოვილის სისუსტესთან არის შერწყმული.
რა ნიშნებით ამოიცნობა დისპლაზია?
მენჯ-ბარძაყის სახსრის დისპლაზიის კლინიკური ნიშნებია:
- ნაოჭების ასიმეტრია ბარძაყის წინა და უკანა ზედაპირებზე;
- მუხლებისა და ტერფების როტაცია (შებრუნება-შეტრიალება);
- მოკლე ქვედა კიდური;
- განზიდვის შეზღუდვა მენჯ-ბარძაყის სახსარში;
- მარქს-ორთოლანის ნიშანი (ხმაური მენჯ-ბარძაყის სახსარში გადაშლის დროს).
როდესაც ჩნდება ეჭვი მენჯ-ბარძაყის სახსრის დისპლაზიაზე, ბავშვს სამი თვის ასაკში უტარდება მენჯ-ბარძაყის სახსრის ულტრასონოგრაფიული გამოკვლევა, ხოლო 7-8 თვიდან მოწოდებულია რენტგენოგრაფიული გამოკვლევის ჩატარებაც.
ტერფის პრობლემები
ტერფის დარღვევებიდან საყურადღებოა თანდაყოლილი დაავადება – ტერფმრუდობა, რომელსაც ხშირად ახასიათებს რეციდივი. ტერფმრუდობის დროს დეფორმაციას განიცდის როგორც რბილი ქსოვილები: კანი, კანქვეშა ცხიმოვანი ქსოვილი, მყესიოგოვანი ქსოვილი, – ასევე ძვლოვანიც. ტერფისა და წვივის კანქვეშა ცხიმოვანი ქსოვილი ჰიპერტროფიულია, დამოკლებული და შეჭმუხნულია ფასციები, იოგები და მყესები. ფორმაცვლილია ტერფისა და წვივის ძვლებიც.
ტერფმუდობის ამოცნობა ძნელი არ არის. ტერფი ამ დროს შეტრიალებულია. პათოლოგიის მკურნალობა სიცოცხლის პირველივე დღეებიდან იწყება. მსუბუქ შემთხვევაში ბავშვს ედება ფინკ-ეტინგენის ნახვევი, მძიმე ფორმის დროს კი დაბადებიდან მე-8-10 დღეს – თაბაშირის ეტაპური ნახვევები. 2-3 თვის ასაკში რეკომენდებულია ქირურგ-ტრავმატოლოგის კონსულტაცია, რომელიც გადაწყვეტს, საჭიროა თუ არა ქირურგიული ჩარევა.
ბრტყელტერფიანობისთვის გასწვრივი და განივი თაღების დაშვებაა დამახასიათებელი. ამ დაავადების დიაგნოზი ადრეულ ასაკში არ ისმება, რადგან ტერფის თაღი მხოლოდ 5-6 წლისთვის ფორმირდება სრულად.
ბრტყელტერფიანობის განვითარებაში განსაზღვრულ როლს ასრულებს მემკვიდრეობითი განწყობა. თანდაყოლილი ბრტყელტერფიანობა შედარებით იშვიათია. ის ვითარდება ჩანასახის განვითარების დეფექტების შემთხვევაში, ნაყოფის არასწორი მდებარეობისას, როდესაც საშვილოსნოს კედელი ბავშვის კიდურს აწვება.
შეძენილი ბრტყელტერფიანობის განვითარება ნებისმიერ ასაკშია მოსალოდნელი. ის უმეტესად სტატიკურია ანუ ზეწოლის შედეგად ვითარდება. სტატიკური ბრტყელტერფანობის მიზეზი შეიძლება იყოს გენეტიკური განწყობა, კუნთებისა და მყესების სისუსტე (შემაერთებელი ქსოვილის დისპლაზია), ჭარბი წონა, დიდხანს დგომა, ზრდასრულებთან – მაღალქუსლიანი ფეხსაცმლის ტარება, ორსულობა და სხვა.
ბრტყელტერფიანობის პირველი ნიშნებია: დაღლილობა ფეხებში სიარულისა და დიდხანს დგომის დროს; შესივება კოჭ-წვივის არეში, ტერფის მარაოსავით გაშლა, გაფართოება, მუხლის სახსრების ფორმის იქსისებურად შეცვლა.
ბრტყელტერფიანობის ხარისხს ვადგენთ პლანტოგრაფიით, რენტგენოლოგიური კვლევით და დიაგნოსტიკის თანამედროვე მეთოდით – კომპიუტერული პედოგრაფიით. ეს უკანასკნელი გვაწვდის ინფორმაციას ტერფის ფორმის, მისი ყრდნობის ფართობის შესახებ. გამოკვლევისას მკაფიოდ ისახება ზეწოლის უბნები და ინდივიდუალურად ირჩევა საკორექციო ღაბაში. თანამედროვე აპარატი თავად ურჩევს ადამიანს სუპინატორს. სწორად შერჩეული ღაბაშის ხმარებისას ტერფი სრულყოფილად ასრულებს ამორტიზაციულ ფუნქციას და დისბალანსიც სრულიად აღმოიფხვრება. ამის შედეგად ტერფის მტკივნეული უბნები ზეწოლისაგან თავისუფლდება, სიარულის მანერა უმჯობესდება, დეფორმაციის პროგრესირება ფერხდება. სასურველია, ბავშვმა ღაბაში ატაროს ტერფის ძვლების სტრუქრურის სრულ ჩამოყალიბებამდე – 14-15 წლამდე, განსაკუთრებით – თუ სპორტს მისდევს და ტერფი ძლიერ ეტვირთება, თუმცა პროფილაქტიკის მიზნით სასურველია, შემდგომშიც გააგრძელოს მისი გამოყენება.
კიდევ რა საშუალებით არის შესაძლებელი ბრტყელტერფიანობის პროფილაქტიკა?
თავიდანვე არ უნდა ჩავაცვათ ბავშვს ზომაზე დიდი ან ვიწრო ფეხსაცმელი – ეს იწვევს თითების დეფორმაციას, განსაკუთრებით – პირველი თითის სისხლის მიმოქცევის მოშლას და ფრჩხილის კანში ჩაზრდას. სასურველია, ქუსლის სიმაღლე იყოს ტერფის სიგრძის მეოთხედი, რაც დაახლოებით 2-4 სმ-ს უდრის.
ვვითარდებით სწორად
საყრდენ-მამოძრავებელი სისტემის სათანადო განვითარებისთვის სათანადო პირობებია საჭირო. უმჯობესია მაგარ საწოლზე უბალიშოდ წოლა (შეიძლება ორთოპედული ლეიბის დაგებაც). ჯდომისას მაგიდის ზედაპირი მოხრილი იდაყვის დონეზე უნდა იყოს, ხოლო სკამის საჯდომი – წვივის სამაღლეზე. თვალებიდან მაგიდის ზედაპირამდე მანძილი საშუალოდ 30—35 სმ-ს უნდა შეადგენდეს. ზურგჩანთის სიმძიმე არ უნდა აღემატებოდეს ბავშვის წონის 1`10-ს.
გახსოვდეთ, ძვალსახსროვანი სისტემის თანდაყოლილი დარღვევა ასაკთან ერთად პროგრესირებს, ამიტომ რაც უფრო ადრე გამოვავლენთ მას და დროულად დავიწყებთ მკურნალობა, მით უფრო ადვილად შეჩერდება მისი პროგრესირება და დაემორჩილება კორექციას დეფორმაციაც.